Протокол за поведение при COVID-19 на EVMS (Eastern Virginia Medical School)
Препоръчителен подход при COVID-19, базиран на най-добрата (и най-новата) литература
Все още няма „магически куршум“ за профилактика или лечение на COVID-19, но напоследък доста медикаменти показват обещаващи резултати както за профилактика, така и за лечение на коронавирусната болест, включително ивермектин, витамин D, кверцетин и кортикостероиди.
Въпреки че няма категорични доказателства, че този коктейл от лекарства ще предотврати или облекчи COVID-19, ние смятаме, че има значителни подкрепящи доказателства, показващи ефикасността на тези медикаменти. Освен това има нови данни, че ивермектин може да бъде много ефективен за профилактика и лечение на COVID-19. Важно е да се подчертае, че всички лекарства, включени в нашия профилактичен режим, са безопасни, евтини и широкодостъпни.
Профилактика на COVID-19
- Витамин D3 1000 – 3000 IU дневно. Забележка: RDA (препоръчителната дневна доза) е 800 – 1000 IU дневно. Максималната безопасна доза е < 4000 IU дневно. Недостатъчността на витамин D е пряко свързана с повишен риск от заразяване с COVID-19 и последваща смърт, причинена от коронавирусното заболяване. Следователно добавянето на витамин D може да се окаже ефективна и евтина намеса за намаляване въздействието на това заболяване, особено при уязвими групи от населението според цвета на кожата, степента на затлъстяване и географската ширина > 45°
- Витамин С 500 mg два пъти дневно и кверцетин 250 mg дневно. Имайте предвид, че продължителното приемане на високи дози кверцетин много рядко би могло да бъде свързано с хипотиреоидизъм. Кверцетинът трябва да се използва с повишено внимание при пациенти с хипотиреоидизъм и нивата на TSH трябва да бъдат проследявани
- Мелатонин (със забавено освобождаване). Започва се с 0.3 mg и се увеличава препоръчително до 2 mg през нощта
- Цинк 30 – 50 mg дневно (елементен цинк)
- Витамин В комплекс
- Фамотидин (по избор) 20 – 40 mg дневно. Предполага се, че фамотидинът може да намали тежестта на заболяването и смъртността. Констатациите на различните изследвания обаче са противоречиви. Докато преди се предполагаше, че фамотидинът инхибира папаиноподобната протеаза (PLpro) на SARS-CoV-2, както и основната протеаза (3CLpro), то сега този механизъм се счита за спорен. Освен това едно проучване показа, че тези, които приемат PPI (папаиноподобни протеазни инхибитори), имат значително по-голям риск да дадат положителен резултат при тестване за COVID-19 в сравнение с тези, които не приемат PPI, докато пациентите, приемащи H2-рецепторни антагонисти, не са с повишен риск. Тези данни предполагат, че фамотидинът може да бъде лекарство на избор, когато се изисква киселинносупресивна терапия
- Ивермектин (силно препоръчително) 200 μg/kg (0.20 mg/kg) еднократно с повторение след 72 h
- Интерферон-α назален спрей (по избор) експериментално (за здравни работници)
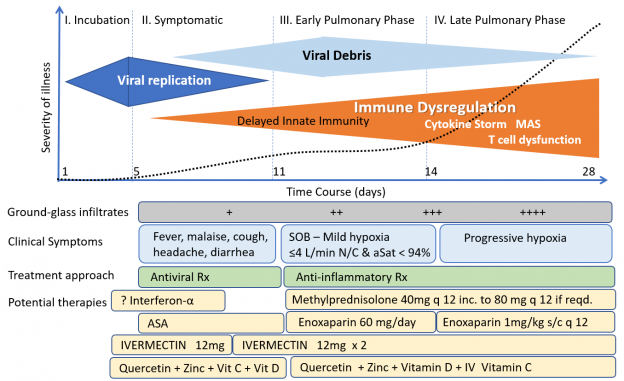
Фиг. 1. Протокол за профилактика и домашно лечение на COVID-19
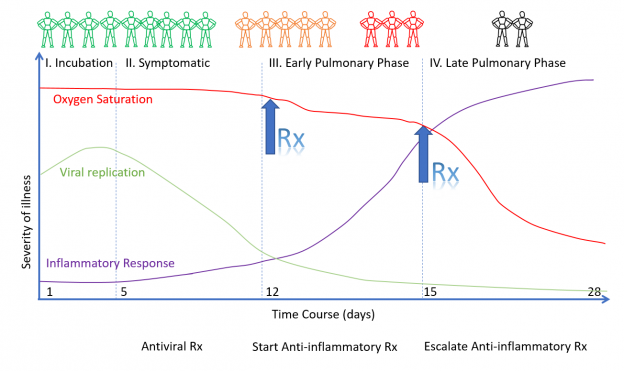
Фиг. 2. Продължителност на COVID-19 и общ подход при лечението
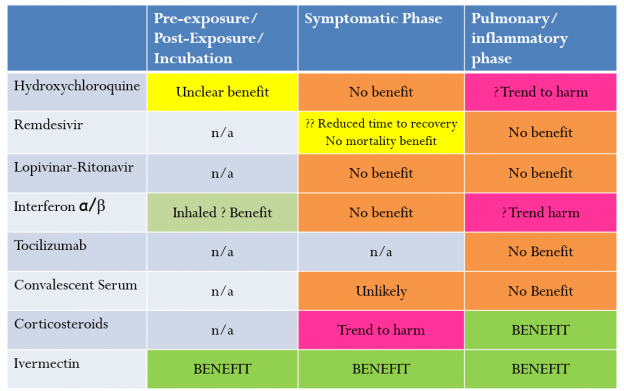
Фиг. 3. Фармакологична терапия на COVID-19 според стадия на заболяването
Фиг. 4. Време за започване на противовъзпалителна терапия
Пациенти с остри симптоми на COVID-19 в домашни условия
- Витамин С 500 mg два пъти дневно и кверцетин 250 – 500 mg два пъти дневно
- Цинк 75 – 100 mg дневно (елементен цинк)
- Мелатонин 10 mg през нощта (оптималната доза все още не е известна)
- Витамин D3 2000 – 4000 IU дневно
- Ивермектин (силно препоръчително) 150 – 200 μg/kg (0.15 – 0.20 mg/kg) дневно перорално (приема се отново на втория ден). Алтернативната стратегия е 12 mg в рамките на 24 h от появата на симптомите и повторно 24 h по-късно (фиг. 2 и фиг. 3)
- Ацетилсалицилова киселина (Аспирин) 81 – 325 mg дневно (освен ако не е противопоказно). ASA има противовъзпалително, антитромботично и антивирусно действие
- Витамин В комплекс
- Фамотидин (по избор) 40 mg два пъти дневно (дозата трябва да бъде намалена при пациенти с бъбречна дисфункция)
- Vascepa (по избор) 4 mg дневно или Lovaza (EPA/DHA) 4 g дневно, алтернативно DHA/EPA 4 g дневно. Таблетките Vascepa и Lovaza трябва да се поглъщат цели. Омега-3-мастните киселини имат противовъзпалителни свойства и играят важна роля в борбата с възпалението. В допълнение Омега-3-мастните киселини могат да имат антивирусни свойства
- Интерферон-α/βs/c под формата на спрей за нос или инхалация. Трябва да се отбележи, че цинкът усилва действието на интерферона
При симптоматични пациенти се препоръчва проследяване с домашен пулсов оксиметър, доколкото е възможна асимптоматична хипоксия. Домашните пулсоксиметри имат ограничения, лицензираните устройства са за предпочитане. В хода на мониторинга трябва да се правят множество измервания всеки ден, като низходящата тенденция трябва да се счита за опасна. При спадане на сатурацията под 94% трябва да се премине към незабавна хоспитализация на пациента.
При отчитане на данните се препоръчват следните стъпки:
- Да се използва показалецът или средният пръст, да се избягва използването на пръстите на краката или на ушните миди
- Преди започване на измерването крайниците, ако са студени, да се затоплят, лакът за нокти, ако има такъв, да се отстрани от пръста, върху който ще се правят измерванията
- Стойностите да се приемат само ако импулсният сигнал е силен
- Показанията да се наблюдават в продължение на 30 – 60 sec, за да се отчете най-точната стойност
Пациенти с леки симптоми на болнично лечение
- Витамин С 500 – 1000 mg на всеки 6 h и Кверцетин 250 – 500 mg два пъти дневно (ако е наличен)
- Цинк 75 – 100 mg дневно
- Мелатонин 10 mg през нощта (оптималната доза все още не е известна)
- Витамин D3 20 000 – 60 000 единична перорална доза. Алтернативно калцифедиол (калцидиол) 200 – 500 μg. Тези дози трябва да бъдат последвани от 20 000 IU витамин D3 (или 200 μg калцифедиол) седмично до изписване от болничното заведение. Калцифедиолът се абсорбира по-ефективно, постига 25-OH-нивата на витамин D и е три пъти по-силен от витамин D3. Важно е обаче да бъде отбелязано, че оптималната доза витамин D при остри симптоми не е известна
- Ивермектин (силно препоръчително) 150 – 200 μg/kg перорално (повтаря се през два дни). Алтернативната стратегия е 12 mg в рамките на 24 h от появата на симптомите и повторно след 24 h
- Витамин В комплекс
- Еноксапарин 60 mg дневно
- Метилпреднизолон 40 mg на 12 h, увеличава се до 80 mg, след което 125 mg на всеки 12 h при пациенти с прогресиращи симптоми и увеличаващ се CRP. Вече има неопровержими доказателства, че кортикостероидите намаляват риска от смърт при пациенти в белодробна фаза на COVID-19, т.е. при тези, които се нуждаят от допълнителен кислород. Ролята на инхалационните кортикостероиди (будезонид) е неясна и изглежда доста ограничена
- Фамотидин (по избор) 40 mg два пъти дневно (20 – 40 mg/ден при пациенти с бъбречно увреждане)
- Vascepa (по избор) 4 g дневно, алтернативно DHA/EPA 4 g дневно
- Ремдесивир (по избор, не се препоръчва) 200 mg начална доза, последвана от 100 mg/ден за 9 дни. Съобщава се, че този медикамент намалява времето за възстановяване при пациенти, изискващи ниски нива на допълнителен кислород
Пациенти с прогресиращи респираторни симптоми (хипоксия, изискваща N/C >= 4 l/min, прием в интензивно отделение)
Основно лечение
- Метилпреднизолон 80 mg стартова доза, след това 40 mg на всеки 12 h в продължение на поне 7 дни или до изписване от интензивното отделение. При пациенти с нарастващ CRP или влошаване на клиничния статус дозата се увеличава до 80 mg през първите 12 h (след това 125 mg през следващите 12 h), после дозата се намалява до подходящо ниво. Възможна е необходимост от пулсова доза метилпреднизонол 250 – 500 g/ден. Той е предпочитаният кортикостероид
- Аскорбинова киселина (витамин С) 3 g през 6 часа в продължение на поне 7 дни и/или до изписване от интензивното отделение
- Пълна антикоагулация (освен ако не е противопоказна) с еноксапарин, т.е. 1 mg/kg през 12 h (при прием в интензивно отделение). Има добри доказателства за това, че антикоагулацията с висока интензивност намалява смъртността на хоспитализирани пациенти с COVID-19. Хепарин се препоръчва с креатининов клирънс (CrCl) < 15 ml/min. При пациенти с повишен бъбречен клирънс може да има намалена активност въпреки стандартните дози нискомолекулярен хепарин. По тази причина препоръчваме да се наблюдава анти-Ха-активността при лица с наднормено тегло и затлъстяване, тези с хронична бъбречна недостатъчност и при пациенти с нарастващ D-димер. Забележка: Спадащата SaO2 и необходимостта от допълнителен кислород са ясен знак за започване на противовъзпалително лечение. Забележка: Ранното преустановяване на аскорбиновата киселина и кортикостероидите може да доведе до влошаване на клиничната картина
Допълнителни медикаменти за лечение
- Ивермектин (силно препоръчително) 150 – 200 μg/kg перорално (повтаря се след два дни). Алтернативният вариант е 12 mg в рамките на 24 h от появата на симптомите и повторно след 24 h. Ивермектин има мощен антивирусен и противовъзпалителен ефект
- Мелатонин 10 mg през нощта (оптималната доза не е известна)
- Витамин D3 20 000 – 60 000 IU единична перорална доза. Алтернативният вариант е калцифедиол 200 – 500 μg. Тази доза трябва да бъде последвана от 20 000 IU витамин D3 (200 μg калцифедиол) седмично до изписване на пациента от болницата
- Тиамин 200 mg интравенозно през 12 h. Тиаминът може да играе важна роля в ограничаването на „цитокиновата буря“
- Витамин В комплекс
- Магнезий 2 g интравенозно. Нивата на магнезия трябва да се поддържат между 2.0 и 2.4 mmol/l. Важно е да се избегне пренасищането с магнезий, защото това може да доведе до засилване на „цитокиновата буря“
- Аторвастатин 80 mg/ден. Статините имат плеотропен, противовъзпалителен, имуномодулиращ, антибактериален и антивирусен ефект. Има доказателства, че симвастатинът намалява смъртността при хипервъзпалителен процес от фенотипа на острия респираторен дистрес-синдром (ARDS). Предварителните данни показват, че аторвастатинът може да подобри състоянието при пациенти с COVID-19. Поради многобройните му лекарствени взаимодействия симвастатинът трябва да се прилага много внимателно и при възможност да се избягва
- Доксициклин (по желание) 100 mg/ден в продължение на 5 дни. Доксициклинът е широкоспектърен антибиотик, който, изглежда, има синергично антивирусно и противовъзпалително действие, когато се комбинира с ивермектин
- Фамотидин (по желание) 40 mg два пъти дневно (20 – 40 mg/ден при пациенти с бъбречни увреждания)
- Vascepa, Lovaza или DHS/EPA 4 g/ден
- Азитромицин (не се препоръчва). Неговата роля при лечението на COVID-19 е противоречива. Досегашните данни показват, че от азитромицина няма голяма полза
- Ремдесивир (не се препоръчва). На този етап от лечението няма полза от него (лечение в ранен етап)
- Реконвалесцентен серум или моноклонални антитела (не се препоръчват). Eli Lilly наскоро обявиха, че спират клиничното си проучване ACTIV-33, тъй като тяхното моноклонално антитяло се е провалило при доказването на клиничните ползи от него
- Тоцилизумаб (не се препоръчва). Понастоящем RCTS не успяват да докажат клинична полза от този медикамент
- Широкоспектърни антибиотици при съмнение за бактериална пневмония въз основа на прокалцитониновите нива и културите (без бронхоскопия). Поради наличието на хипервъзпаление и потискане на имунитета (значително намаляване на HLA-DR върху CD14моноцитите и дисфункция на Т-клетките) наличието на вторична бактериална или гъбична инфекция не е необичайно
- Диуретици трябва да се избягват, освен ако пациентът няма повишен вътресъдов обем, за да се избегне хиповолемия
- Ранен норадреналин при хипотония. Да се има предвид обаче, че въпреки „цитокинната буря“ вазодилататорният шок е отчетливо необичаен при неусложнен COVID-19 (когато не е усложнен от бактериален сепсис). Това, изглежда, се дължи на факта, че TNF-α, който е „виновен“ за шоковото съдиразширяване, е минимално завишен
- Дихателна асистенция при необходимост (да се избягва интубация, ако е възможно). Предприема се при „пермисивна хипоксемия“ (да се поддържа SatО2 > 84%; да се следи венозния лактат и наситеността на централните вени с кислород). Кислород 1 – 6 L/min. Високопоточна носна канюла (HFNC) до 60 – 80 L/min. Изпробване на инхалаторен флолан (епопростенол). Препозициониране – прониране. Интубация. Без торбичка. Пълни ЛПС. Обемно предпазно обдишване при възможно най-ниско налягане и най-ниско РЕЕР. Да се поддържа налягане < 15 сmH2O. Умерена седация за предотвратяване на самоекстубация. Пациентът трябва да е в легнало положение. Широко разпространено е схващането, че използването на HFNC може да увеличи риска от предаване на вируса. Няма обаче доказателства в подкрепа на това твърдение. HFNC е по-добрият вариант за здравето на пациента, отколкото интубация или механична вентилация. CPAP/BiPAP може да се използва при определени пациенти, особено при тези с обострена ХОББ или сърдечна недостатъчност
Пациенти с COVID-19 с бързо влошаващо се състояние, което може да наложи интубация/механична вентилация
Специални процедури
- Високи дози (болусни) кортикостероиди (за предочитане метилпреднизолон) 250 – 500 mg/ден. Трябва да се внимава при пациенти с прогресираща въпреки кортикостероидната терапия недостатъчност на оксигенацията, както и при пациенти с тежък синдром на активиране на макрофагите (MAS)
- Рекомбинантен тъканен плазминогенен активатор. При пациенти със затруднено въпреки навременната вентилация дишане може да се помисли за ½ доза rtPA за подобряване на белодробния микроваскуларен кръвоток, 25 mg tPA в продължение на 2 h, след което инфузия на 25 mg tPA, приложена през следващите 22 h с доза, не по-голяма от 0.9 mg/kg, последвана от пълна коагулация
- Екстракорпорална мембранна оксигенация. За разликата от „типичния остър респираторен дистрес-синдром“ пациентите с COVID-19 могат да преминат в тежка фибропролиферативна фаза с нужда от вентилиране. ЕКМО при тези пациенти най-вероятно няма да има много добър ефект, обаче може да подобри преживяемостта при пациенти с тежка моноорганна недостатъчност (бял дроб), ако се приложи в рамките на 7 дни от интубацията
Спасителни процедури с недоказани ползи
- Реконвалесцентен серум/моноклонални антитела. Положителните резултати с тези терапии не са много сигурни. Голямо изследване не успя да даде убедителни доказателства за ползата от тези продукти. Прави впечатление, че те дават положителен резултат при изследвания, правени преди около 40 години при лечение на аржентинска хеморагична треска. Освен това прилагането на антитела, насочени срещу SARS-CoV-2, изглежда безмислено, след като вирусът вече е мъртъв (белодробна фаза). Освен това IgG е голям протеин, който прониква слабо в тъканите, и е малко вероятно да се постигнат субмукозни концентрации, необходими за лигавичния имунитет. Накрая може да се добави, че белодробното заболяване COVID-19 е имунно медиирано и следователно изглежда парадоксално да се използват антитела с реконвалесцентен серум
- Инхибитори на янус-киназата. JAK-инхибиторите регулирано понижават експресията на цитокини и може да имат роля в борбата с тази болест
- При пациенти с прогресираща фиброза комбинацията от антифибротична терапия и кортикостероиди трябва да се прилага много внимателно. За разлика от всички лекарства, споменати в протокола MATH+, пирфенидон и нинтеданиб имат сложни странични ефекти и лекарствени взаимодействия и трябва да се предписват само от белодробни лекари, които имат опит с тези лекарства
- Продължителна вено-венозна хемодиафилтрация (с филтри за абсорбиране). Дотук CVVH/D показва доста ограничена роля в борбата с болестта
Лечение на MAS
- Ще има пациенти, които ще развият MAS, особено тези с тежка форма на COVID-19. Патофизиологията на MAS при COVID-19 не е изяснена, но изглежда, че се задвижва SARS-CoV-2-индуцирано активиране на възпалението и се повишава производството на интерлевкин-18 (IL-18), както и на гранулоцитно-макрофагеалния колонии-стимулиращ фактор (GM-CSF) и IFNγ. Ролята на IL-1 и IL-6 в патогенезата на MAS не е ясна
- Характерни за диагнозата са феритин > 4400 ng/ml, увеличени AST, ALT и CRP и прогресираща полиорганна недостатъчност
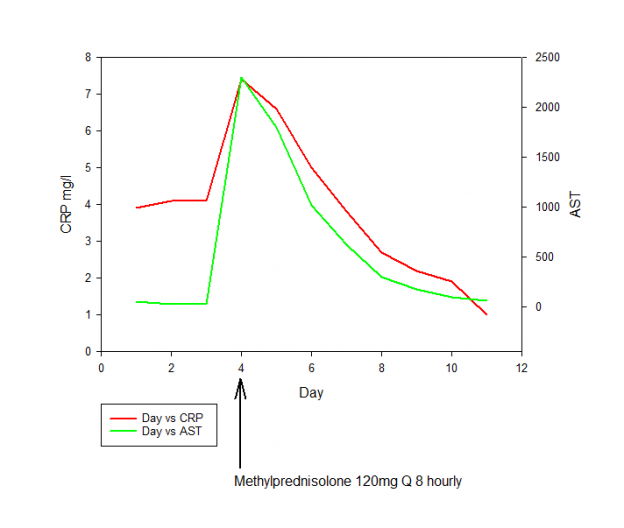
- „Високи дози кортикостероиди“ (метилпреднизолон 120 mg) се прилагат на всеки 6 – 8 часа в продължение на 3 дни, след което се спират според феритина, CRP, AST и ALT. Феритинът трябва да намалее с поне 15% преди спирането на кортикостероидите
- Ролята на инхибирането на IL-1 (анакинра) и IFNγ (емапалумаб) е неясна
Фиг. 5. Синдром на активиране на макрофагите (MAS), индуциран от SARS-CoV-2, лекуван с витамин С 3 g на всеки 6 h и метилпреднизолон 125 mg на 8 h
Мониторинг
- При прием в болница: прокалцитонин (PCT), CRP, BNP, тропонин, феритин, съотношение на неутрофили и лимфоцити, D-димер, магнезий. CRP и D-димерът са важни диагностични маркери. PCT е от съществено значение за установяването наличие на бактериална пневмония
- Ежедневно: CRP, феритин, D-димер, PCT. CRP и феритинът проследяват внимателно тежестта на заболяването (въпреки че феритинът има тенденция да изостава от CRP). Ранните високи нива на CRP са тясно свързани със степента на засягане на белия дроб и находката от КТ
- При пациенти, получаващи витамин С, мониторингът на глюкозата с глюкомер ще даде фалшиво високи стойности на кръвната захар, затова се препоръчва лабораторен глюкозен тест за потвърждаването нивата на кръвната захар
- Без рутинно КТ-сканиране. Проследявайте рентген и ултразвук на гръдния кош
- Ехокардиография по клинични показания. Пациентите могат да развият тежка „септична“ кардиомиопатия
Фиг. 6. Ход на лабораторните тестове за COVID-19
Пациенти в интензивно отделение
- Еноксапарин 40 – 60 mg дневно
- Метилпреднизолон 40 mg/ден, след това се намалява постепенно (според CRP)
- Витамин С 500 mg дневно
- Мелатонин 3 – 6 mg през нощта
- Vascepa, Lovaza или DHA/EPA4 g/ден (важно за борба с възпалението)
Пациенти, изписани от лечебно заведение
-
При пациентите съществува повишен риск от тромбоемболични събития след изписването. При пациенти с повишен риск трябва да се предвиди удължаване на тромбопрофилактиката. Рисковите фактори включват:
- Увеличен D-димер (> 2 пъти ULN)
- Увеличен CRP (> 2 пъти ULN)
- Възраст > 60 години
- Продължително обездвижване
-
Състоянието след COVID-19 се характеризира с продължително неразположение, главоболие, диспнея, болки в гърдите, болки в ставите, обща отпадналост, когнитивна дисфункция. Синдромът след COVID-19 може да продължи месеци след острата инфекция и почти половината от пациентите съобщават за влошено здраве. Неврологичните симптоми могат да бъдат свързани с микро- и/или макроваскуларна тромботична болест, която е често срещана след преболедуване на COVID-19. ЯМР на мозъка 3 месеца след инфекцията показва микроструктурни промени при 55% от пациентите. Следва да се има предвид измереното CRP преди изписването и намаляването на кортикостероидите при пациенти с повишенo CRP. Доказано е, че кортикостероидите, подобно на омега-3-мастните киселини, увеличават експресията на протектин D1 и резолвин D4. Други лечения, които трябва да бъдат обмислени, са:
- Vascepa, Lovaza или DHA/EPA 4 g/ден с оглед борба с възпалението, индуцирано от производството на резолвин
- Аторвастатин 40 mg дневно с оглед увеличаване синтеза на резолвин
- Мелатонин се продължава с оглед антиоксидантните му свойства
- Мултивитамини с достатъчно съдържание на витамин D
- Белодробна фиброза след COVID-19. Неизвестен брой пациенти, които са се възстановили от пневмония, причинена от COVID-19, развиват белодробна фиброза, асоциирана с ограничаване функцията на белия дроб. Тези пациенти трябва да бъдат насочени към пулмолог с опит в лечението на белодробна фиброза. Антифиброзната терапия е важна за тези пациенти, необходими са обаче допълнителни изследвания преди назначаването на подобна терапия
Поддържане на психичното здраве и избягване на „дезинформационната пандемия“
Паниката и дезинформацията, разпространявани от социалните медии, пътуват по-бързо от самата пандемия. (Д-р Тедрос Гебрейесус, генерален директор на Световната здравна организация)
-
Доколкото е възможно, избягвайте социалните медии, които преекспонират паниката и увеличават ненужно риска от появата на тревожност и депресия:
- Следете новините, търсете информация от надеждни източници
- Отделяйте време за проверка на информацията (хората често споделят невярна информация за COVID-19, отчасти защото не премислят достатъчно дали информацията е точна или не, преди да я споделят)
- Поддържайте връзка с позитивни хора (разбира се, от разстояние)
- Поддържайте постоянна връзка със семейството и приятелите си (изолацията може да доведе до ескалация на тревожното мислене)
- Избирайте занимания, които ви зареждат положително, избягвайте натоварващи такива
- Постарайте се да съхраните чувството на надежда, човечност и доброта към другите
- Потърсете професионална помощ, ако усетите тревожност или нарастващото безпокойство
-
Придържайте се към нещата, които можете да контролирате:
- Носете маска при контакти с други хора
- Спазвайте социална дистанция
- Ограничете посещенията на големи събирания
- Избягвайте контакт с болни хора
- Не ходете на работа или училище, ако сте болни
- Грижете се за себе си (добър сън, балансирана диета, упражнения, физическа активност, медитация, релаксация)
Основни концепции в протокола за лечение на EVMS
COVID-19 е много сложно заболяване, което крие още много загадки. Все пак има редица концепции, които са ключови за борбата с тази болест. Те включват:
- Пациентите преминават през различни фази (клинични етапи). Лечението на всяка фаза е различно и това е критично важно (фиг. 3 и фиг. 4)
- Антивирусната терапия вероятно ще бъде ефективна само по време на фазата на вирусната репликация, докато противовъзпалителната терапия се очаква да бъде ефективна по време на белодробната фаза и вероятно след COVID-19. Ремдисивир е неспецифично антивирусно средство, насочено срещу РНК. Очаква се да бъдат разработени средства, насочени специално срещу SARS-CoV-2
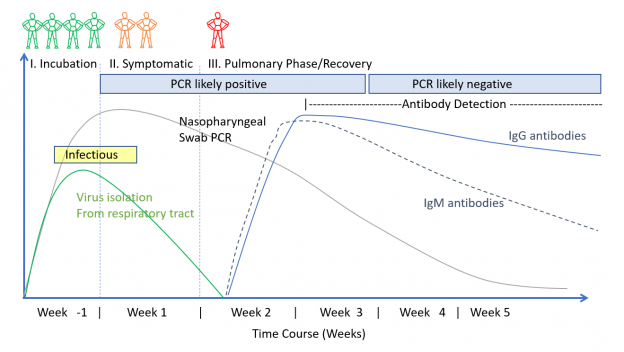
- RT-PCR на SARS-CoV-2 остава положителен поне две седмици след откриването на целия вирус в организма. Пациентите, които преминават в белодробната фаза, обикновено са с положителен RT-PCR въпреки спирането на вирусната реакция (и по тази причина е по-малко вероятно да бъдат заразоносители)
- Поради непрецизността на RT-PCR до 20% от пациентите, които преминават към белодробната фаза, ще бъдат с отицателен RT-PCR (дори при повторно тестване). При появата на симптомите RT-PCR ще бъде положителен при около 60% от пациентите. Максималният процент позитивни тестове е на 8-мия ден (след инфектирането), когато 80% от пациентите ще бъдат положителни (фиг. 6)
- Симптоматичните пациенти вероятно са инфекциозни за кратък период от време, започващ 2 – 3 дни преди появата на симптомите, продължава до 6 дни след появата им (фиг. 6)
- Важно е да се отбележи, че пациентите с COVID-19 вероятно имат различни фенотипове в зависимост от размера на иноколума и вирусния товар, мутациите на генетичната хетерогенност и поломорфизмите, кръвната група, пола и андрогенния статус, възрастта, телесното тегло, имунологичния и хранителния статус и съпътстващите зболявания. При манифестиране на COVID-19 фенотипът определя прогнозата и влияе на оптималния терапевтичен подход
- Белодробната фаза се характеризира с имунна дисрегулация, белодробно микроваскуларно увреждане, активиране на кръвосъсирването и прокоагулантно състояние плюс характеристиката на започваща пневмония
- Ендотелните увреждания, дисбалансът на вродения и на придобития имунен отговор и анормалното активиране на макрофагите играят централна роля в патогенезата на тежкото протичане на COVID-19
-
С напредването на белодробната фаза заболяването става все по-трудно обратимо:
- Ранното лечение (на белодробната фаза) е от съществено значение за добър краен резултат
- Лечението в късната белодробна фаза може да изисква повишаване на дозата на кортикостероидите, както и използването на спасителни методи (преливане на реконвалесцентна плазма), и въпреки това пациентите в късна белодробна фаза може да прогресират до необратима белодробна фибропролиферативна фаза
- Белодробната фаза на COVID-19 е лечимо заболяване, неуместно е терапипята да се ограничава само до „поддържаща грижа“. Освен това е малко вероятно да има само един „сребърен куршум“ в лечението на тежката болест, причинена от COVID-19. По-скоро пациентите ще се нуждаят от лечение с множество лекартсва и интервенции със синергични биологични ефекти. Одобрените лекарства, които са безопасни, евтини и леснодостъпни, вероятно ще имат основен терапевтичен ефект върху заболяването. Влиянието на COVID-19 върху страните с ниски доходи е огромен. Тези страни не могат да си позволят скъпи оригинални медикаменти
- Рентгенографската и патологичната находка на белодробното заболяване COVID-19 има характеристика за вторична пневмония
- COVID-19 не е ARDS (поне първоначално). Ранната белодробна фаза нито изглежда, нито „мирише“ на ARDS. Инфилтратите са периферни и неравномерни (облак, гъба, бебешки бял дроб). Картината е нормална или леко по-ивицеста, като това изключва некардиогенен белодробен оток. Лечението на пациентите с терапевтичните методи за ARDS е много опасен подход. Хипоксията се дължи на тежко несъответствие на вентилацията/перфузията, което вероятно се дължи на микроваскуларни стеснения, тромбоза и вазоплегия
- Основен терапевтичен принцип в белодробната фаза е използването на противовъзпалителни средства за успокояване на „цитокиновата буря“ плюс пълна антикоагулация за ограничаване на микро- и макроваскуларното кръвосъсирване и допълнителен кислород за преодоляване на хипоксията
- Ивермектин се прояви като „чудодейното лекарство“ за лечение на COVID-19. Ивермектин инхибира вирусната репликация и има мощни противовъзпалителни свойства. Клиничните данни предполагат, че ивермектин може да има важна клинична полза във всички фази на лечението, т.е. профилактика преди експозиция, профилактика след експозиция, по време на симптоматичната фаза и по време на белодробната фаза. В препоръчителни дози Ивермектин е напълно безопасен. Независимо от това са необходими спешни проучвания за потвърждаване на впечатляващите предварителни данни
- Белодробната фаза на COVID-19 се характеризира с продължителна имунна дисрегулация, която може да продължи седмици или дори месеци. Ранното и рязко прекратяване на противовъзпалителните средства вероятно ще доведе до възстановяването на възпалението
- SARS-CoV-2, за разлика от всички други респираторни вируси, повишава регулацията на цитокините и хемокините, докато в същото време намалява експресията на IFN-α (вроден първичен антивирусен защитен механизъм). Понижената вродена антивирусна защита и високият възпалителен медиатор допринасят за продължително и прогресиращо увреждане на белите дробове
- Пациенти, при които цитокиновата буря не се потуши, ще прогресират в H-фенотип, характеризиращ се с влъшена белодробна функция, тежка кислородна недостатъчност и повишаване на PEEP. Напредването към тази фаза се влошава от нараняването на белите дробове, причинено от обдишването. Хистологичният модел на Н-фенотипа се характеризира с остро фиброзно увреждане и зараждаща се пневмония с обширно вътреалвеоларно отлагане на фибрин, наречено „фибринови топчета“, с липсващи или минимални хиалинови мембрани. В това състояние кортикостероидите са с минимална полза. Ако в ранната белодрона фаза не бъдат приложени високи дози метилпреднизолон, много пациенти ще прогресират до необратима белодробна фиброза с продължителна зависимост от обдишване и в крайна сметка смърт
- Неизвестен процент пациенти с COVID-19 преминават с „тиха хипоксия“ и притъпена дихателна реакция. Това явление може да е свързано с участието на хеморецептори на каротидните тела и/или дисфункция на мозъчния ствол и налага пулсова оксиметрия при симптоматични пациенти у дома
- Трябва да се има предвид, че нискомолекулярният хепарин има антикоагулантни свойства, които вероятно са полезни при пациенти с COVID-19, противовъзпалителни ефекти и инхибиторни ефекти върху хистоните. В допълнение проучвания in-vitro показват, че хепаринът има отношение към взаимодействието на SARS-CoV-2 с ACE-2-рецепторите, вирусното навлизане и вирусна репликация. Най-важното: LMWH инхибира хепариназата. HPSE унищожава нарастващия ендотелен гликокаликс и изтичането на ендотели
- Заради лекотата на приложението му, по-голямата му анти-Ха-активност и по-добрия профил на безопасност, ние препоръчваме използването на нискомолекулярен хепарин (LMWH) пред нефракциониран хепарин (UFH)
- Комбинацията от стероиди и аскорбинова киселина (витамин С) е от съществено значение. Тя има мощни синергични противовъзпалителни действия. Витамин С предпазва ендотела от оксидативно увреждане. Освен това витамин С увеличава експресията на IFN-α, докато кортикостероидите (самостоятелно) намаляват експресията на този важен протеин. Трябва да се отбележи, че когато кортикостероидите се използват в белодробната фаза (а не във фазата на вирусната репликация), те сякаш не увеличават отделянето на вируса или намаляват производството на специфични за фенотипа антитела. Вероятно LMWH действа синергично с кортикостероидите и витамин С за защита на ендотела и лечение на ендотела при усложнения на COVID-19
- Независимо от впечатляващите резултати, които дексаметазонът показа при проучвания, метилпреднизолонът е кортикостероидът на избор за белодробната фаза на COVID-19. Това се основава на фармакокинетични данни (по-добро проникване в белите дробове), генетични данни за SARS-CoV-2 и дългия опит при успешната употреба при възпалителни белодробни заболявания (табл. 1)
-
За профилактика и лечение на ранната симптоматична фаза предлагаме кверцетин (растителен полифенол), витамин С и цинк. Това се основава на интригуващи основни научни данни, които показват, че:
- Цинкът е от съществено значение за вродения и придобития имунитет. Освен това той инхибира РНК-зависимата полимераза срещу SARS-CoV-2 in-vitro
- Кверцетинът има директни вирицидни свойства срещу редица вируси, включително SARS-CoV-2, и е мощен антиоксидант и противовъзпалително средство. Освен това кверцетинът действа като цинков йонофор
- Витамин С подобрява ефикасността на кверцетина и има антивирусно и противовъзпалително действие
- Важно е да се отбележи, че витамин D може да бъде много мощно профилактично средство и добра лечебна стратегия при COVID-19. Недостигът на витамин D обяснява отчасти огромната географска област, в която има висока смъртност от това заболяване
Научна обосновка за протокола на лечение на MATH+ (белодробна фаза)
Три основни патологични процеса водят до полиорганна недостатъчност и смърт при COVID-19:
- Хипервъзпаление („цитокинова буря“) – дисрегулирана имунна система, чиито клетки инфилтрират и увреждат белите дробове, както и други органи, включително сърцето и костния мозък. Сега е широко прието, че SARS-CoV-2 причинява анормално активиране на Т-лимфоцитите и макрофагите, което води до „цитокинова буря“. Освен това изследвания на починали пациенти показват особености на MAS с хемофагоцитоза и подобно на хемофагоцитно лимфохистиоцитозно разстройство
- Хиперкоагулация (повишено кръвосъсирване) – дисрегулираната имунна система уврежда ендотела и активира кръвосъсирването, причинявайки образуването на малки и големи кръвни съсиреци. Активирането на кръвосъсирването може да възникне директно поради повишената експресия на фактора Ха, както и поради ендотелно увреждане с освобождаване на големи агрегати от фактора на фон Вилебранд. Тези кръвни съсиреци влошават притока на кръв. Трябва да се има предвид, че тромботичната микроангиопатия, изглежда, е насочена предимно към белодробната и мозъчна циркулация
- Тежка хипоксемия (ниски нива на кислорода в кръвта) – възпаление на белите дробове, причинено от „цитокиновата буря“, заедно с микротромбоза в белодробната циркулация, силно влошава абсорбацията на кислород, което води до неуспех на оксигенацията
Горните патологии не са нови, въпреки че комбинираната тежест на COVID-19 е значителна. Нашите дългогодишни и по-нови наблюдения показват последователно успешно лечение, ако традиционните терапевтични принципи на ранна и агресивна намеса се приложат преди началото на напреднала органна недостатъчност. Нашето колективно мнение е, че рекордновисоките нива на заболеваемост и смъртност от COVID-19 се дължат на един фактор: широко разпространеното и неподходящо нежелание сред болничните и интензивите отделения да се прилагат противовъзпалителни и антикоагулантни лечения, включително кортикостероидна терапия, в началото на хоспитализацията на пациентите. Важно е да се признае, че не вирусът убива пациента, а по-скоро свръхактивната имунна система на пациента. Патоанатомичните изследвания откриват минимални вирусни цитопатични ефекти. Пламъците на „цитокиновия огън“ са извън контрол и трябва да бъдат потушени. Осигуряването на поддържаща грижа с вентилатори (респиратори) просто не работи. Този подход се провали и доведе до смъртта на десетки хиляди пациенти.
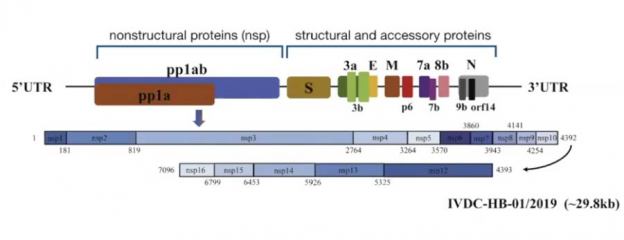
Фиг. 7. РНК-геном на SARS-CoV-2
„Ако това, което правите, не работи, променете го“
Систематичният отказ на интензивните отделения да прилагат кортикостероидна терапия (в началото на пандемията) е резултат от публикуваните препоръки срещу употребата на кортикостероиди от СЗО (27 май 2020 г.). След това тази препоръка беше продължена от Центъра контрол и профилактика на заболяванията, Американското торакално дружество, Американска асоциация по инфекциозни заболявания и др. Публикация на един от членовете на групата за интензивни грижи (FLCCC) на Front Line COVID-19 идентифицира грешките, допуснати от тях, в своите анализи на кортикостероидни проучвания въз основа на констатации за TOPC- и N1H1-пандемии.
Неотдавна публикуваните резултати от проучването Recoverydexamet Hasone предоставят категорични и недвусмислени доказателства за животоспасяващите ползи от кортикостероидите и силно валидира протокола MATH+. Трябва да се признае, че кортикостероидите са единствената терапия, показала намаляване на смъртността при пациенти с COVID-19.
Проучването RECOVERY-DEXAMETHASONE рандомизира 2104 пациенти да получават дексаметазон 6 mg (еквивалентно на 32 mg метилпреднизолон) веднъж дневно (или през устата, или чрез интравенозно инжектиране) за 10 дни и ги сравнява с 4321 пациенти само на обичайна грижа. Дексаметазонът намалява смъртността с една трета при пациенти на обдишване. Няма полза сред пациентите, които не се нуждаят от дихателна поддръжка.
Резултатите от това проучване силно подкрепят EVMS/MATH+-протокола, който препоръчва използването на кортикостероиди за белодробната фаза на COVID-19. Трябва да бъде отбелязано, че считаме нетитруемата „фиксирана“ доза дексаметазон, използвана в проучването RECOVERYDEXAMETHASONE, за много ниска. Освен това, както е посочено по-горе, ние разглеждаме метилпреднизолона като кортикостероид на избор за лечение на белодробното заболяване COVID-19. Ползата от метилпреднизолона за подобряване на дихателната функция, вентилаторната зависимост и смъртността е потвърдена в редица наблюдателни проучвания, както и рандомизирано контролирано проучване.
Нашият протокол за лечение, насочен към ключовите патологични процеси, е изключително успешен, ако бъде приложен в рамките на 6 часа от появата на задух и/или артериална десатурация и нужда от допълнителен кислород при пациенти с COVID-19. Ако този протокол бъде прилаган навреме, то тогава необходимостта от механична вентилация и недостигът на легла в интензивните отделения ще намалее драстично.
На вашето внимание
- Етикети:
- Рубрики: