Указания за орална антикоагулантна терапия
Съдържание
- Указания за орална антикоагулантна терапия
- Показания за прилагане на орални антикоагуланти
- Препоръчвани терапевтични граници за орална антикоагулантна терапия
- Указания за антикоагулантно лечение при болни с клапно протезиране
- Рискови фактори за тромбоза, тромбоемболизъм и кървене
- Медикаменти и други фактори, повлияващи действието на оралните антикоагуланти
- Тромбоемболични усложнения
- Потенциален риск от свръхантикоагулация
Фармакология
Механизъм на действие
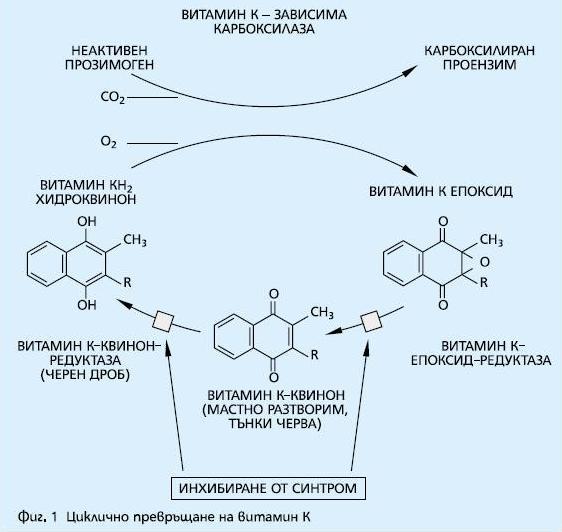
Оралните антикоагуланти, или витамин К-антагонистите, имат широко клинично приложение и упражняват ефекта си, намесвайки се в ензимното циклично превръщане на вит. К (quinone) до вит. КН2 (hydroquinone). Вит. КН2 е необходим ко-фактор за посттранслационното карбоксилиране на глутаматните остатъци до гама-карбоксиглутамати в N-терминалния край на вит. К-зависимите съсирващи фактори II, VII, IХ, Х; протеин С и протеин S. Гама-карбоксилирането позволява съсирващите белтъци да претърпят конформационни промени, необходими за калций-зависимото комплексообразуване на вит. К-зависимите белтъци за фосфолипидните повърхности и за образуването на активни прокоагулантни ензими. Вит. К-антагонистите упражняват техния антикоагулантен ефект чрез инхибиране на вит. К-епоксидредуктазата и вероятно вит. К-редуктазата (фиг. 1). Този процес води до изчерпване на вит. КН2 и ограничава гама-карбоксилирането.
В резултат функцията на вит. К-зависимите съсирващи белтъци е нарушена (ф-р II, ф-р VII, ф-р IХ и ф-р Х). Като допълнителен ефект вит. К-антагонистите намаляват карбоксилирането на регулаторните белтъци (протеин С и протеин S) и вследствие на това нарушават функцията на тези антикоагулантни белтъци. Чрез инхибиране на цикличното превръщане на вит. К оралните антикоагуланти водят до чернодробна продукция и секреция на частично карбоксилирани и декарбоксилирани и поради това дисфункционални белтъци, като активността на всеки фактор намалява с 10 до 40% от нормалната им активност. Скоростта на синтеза на вит. К-зависимите съсирващи фактори в черния дроб се модулира от фактори, повлияващи както чернодробната функция, така и наличието на вит. К (прием на вит. К с храната, прием на мазнини, жлъчна секреция, малабсорбция и други).
Фармакокинетика и фармакодинамика
Синтромът (acenocoumarol, 4-hydroxycoumarin) е най-широко използваният орален антикоагулант у нас. Приема се през устата, бързо се абсорбира от гастроинтестиналния тракт, достига максимална плазмена концентрация за 60 – 120 мин и има полуживот от 8 до 11 часа. Циркулира свързан за плазмените белтъци и бързо се натрупва в черния дроб. Тъй като дозозависимата връзка спрямо синтрома се различава значимо между отделните индивиди, дозата трябва да се контролира отблизо. Дозовият отговор се влияе от фармакокинетични фактори (различия в абсорбцията или метаболитния клирънс) и фармакодинамични фактори (различия в хемостазния отговор към давани концентрации). Технически фактори също участват в променливите дозови отговори; това включва неточности в лабораторното измерване, лоша взаимовръзка между болен и лекар.
Съображения за дозиране
Приетият през устата синтром бързо се абсорбира, но наблюдаваният антикоагулантен ефект се забавя, докато декарбоксилираните вит. К-зависими фактори на съсирване не изместят нормалните фактори на съсирване. Първоначалното удължаване на протромбиновото време (РТ) се дължи предимно на намаление на ф-р VII (активността му се намалява след 6 часа, на ф-р IХ – за 24 часа, на ф-р Х – за 36 часа и на ф-р II – до 72 часа). В зависимост от предписаната доза, забавянето може да варира от 2 до 7 дни или повече. Синтромът също потиска синтезата на карбоксилираните форми на протеин С и протеин S, естествени антикоагулантни белтъци. Тъй като протеин С има кратък полуживот – 8 часа (подобен на този на ф-р VII), съществува възможност за ранен протромботичен ефект, дължащ се на понижената активност на протеин С, по време на началните 24 или 48 часа на оралната антикоагулантна терапия (особено при пациенти с вроден дефицит на протеин С или S ).
Терапията може да започне с поддържаща или натоварваща доза, приблизително два пъти средната поддържаща доза. Ако терапията не изисква спешност, лечението може да започне с очаквана поддържаща доза – около 4 mg/ден. Тази доза може да доведе до устойчиви състояния на антикоагулантен ефект в 5 до 7 дни. При възрастни слаби жени, болни с чернодробна дисфункция, хронични заболявания, получаващи антибиотици, началната доза трябва да е по-ниска – 2.0 mg дневно. По-малко рискова е дозата от 4 mg, предвид по-бавното намаление на протеин С. Ако антикоагулантният ефект е нужен по-бързо, трябва да бъде предписан хепарин според показанията и синтром в подържаща дозировка от 4 – 8 mg. Хепаринът се прекъсва, когато INR (International Normalized Ratio = международно нормализирано отношение) е в терапевтичен обхват в 2 последователни дни.
PT трябва да се мониторира два до три пъти седмично за 1 – 2 седмици, докато INR влезе в терапевтичен диапазон, а при оперирани болни – всеки ден в реанимационните отделения. Ако PT остане стабилно (промяна в INR < 0.2 – 0.3), честотата на изследването може да се намали на един път на 4 седмици. При промяна на дозата INR се проследява отново в рамките на 5 до 7 дни. Повечето пациенти на продължителна терапия поддържат стабилен дозов отговор, но някои имат неочаквани колебания в РТ (промяна на INR с 0.5 – 1.0). Това може да се дължи на промени в диетата, използването на допълнителни медикаменти, самолечение, алкохолна консумация, съпътстващи заболявания и др.
Мониториране на антикоагулантния ефект
РТ е най-често използваният метод за мониториране. РТ се удължава в отговор на намаление на три от четирите вит. К-зависими прокоагулационни фактори (II, VII и Х). Тромбопластин и калций се прибавят към цитратната плазма на болния и контролата. Тромбопластинът е фосфолипидно-белтъчен екстракт от тъкан (човешка, заешка или говежда) и съдържа тъканен фактор и фосфолипид, необходими да активират ф-р Х чрез ф-р VII. Различните търговски тромбопластини варират значимо в отговора си към намалението на фактори VII и Х, в зависимост от произхода на тъканта, метода на приготвяне и др. Този проблем бе разрешен чрез адаптиране от СЗО на система, при която всички търговски тромбопластинови реактиви бяха сравнени от производителя с международен стандартен реактив с индекс на чувствителност 1.0 и изчислени съответните индекси на чувствителност (International Sensitivity Index, ISI).
По този начин клиничните лаборатории могат да съобщават техните резултати като INR, произлизащо от отношението на протромбиновото време (индивидуалното протромбиново време, разделено на протромбиновото време на контролата), степенувано на големината на ISI.
INR е единица за измерване, позволяваща сравнимост между резултатите от РТ, получени при използването на тромбопластини с различни ISI. Рекомбинантни ДНК-технологии се използват за производство на тромбопластин с ISI близо 1.0. Когато ISI е 1.0, РТ-отношението и INR са еднакви. Повечето лаборатории използват анализатори, които автоматично изчисляват INR.
INR = (време на съсирване на плазмата на болен / време на съсирване на плазмата на здрав)ISI
ISI = секунди с работен тромбопластин / секунди с референтен тромбопластин, СЗО
Оптимален терапевтичен обхват
Две нива на големина на антикоагулация се препоръчват: по-нисък обхват, съответстващ на INR 2.0 до 3.0, и по-голям обхват, съответстващ на INR от 2.5 до 3.5 (American College of Chest Physicians (ACCP) and National Heart, Lung, and Blood Institute (NHLBI), 1992). През 1995 към препоръките беше предложено прибавяне на ниска доза 80 – 100 mg аспирин. Дозировките и съответните INR са валидни за индивиди в стабилно състояние на антикоагулация, обикновено 4 до 5 седмици след започване на лечението.
Наука Кардиология, Арбилис, 2000
Покана
Ако сте медицински, здравен или сроден специалист и бихте желали да допринесете за подобряване качеството на тази публикация – да предложите свой собствен авторски текст, фотография или видео, или просто да ни посочите грешка от едно или друго естество, която може да сме допуснали при подготовката на материала, заповядайте!